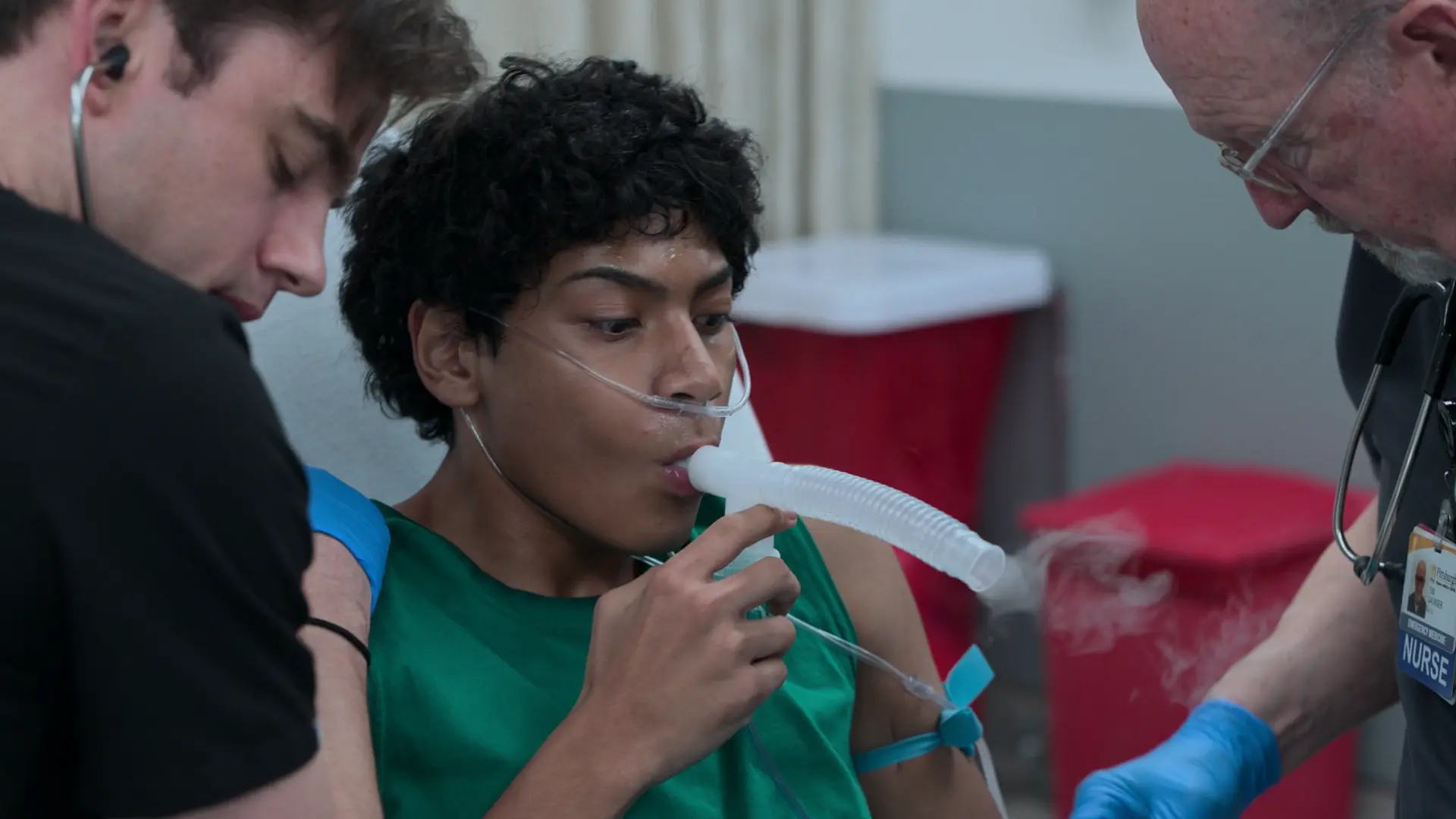Histoire de la maladie actuelle
Orlando Diaz est un patient précédemment admis pour une acidocétose diabétique (CAD). Il a quitté l'hôpital Contre Avis Médical (CAM) car il ne pouvait pas se permettre de perdre une paie de son second emploi. Peu de temps après son départ, il a fait une chute d'environ 6 mètres sur son lieu de travail. Ses collègues l'ont retrouvé inconscient après qu'il n'ait pas répondu à sa radio, et il a été ramené aux urgences par les secours (SMUR/Ambulanciers).
Parcours aux urgences
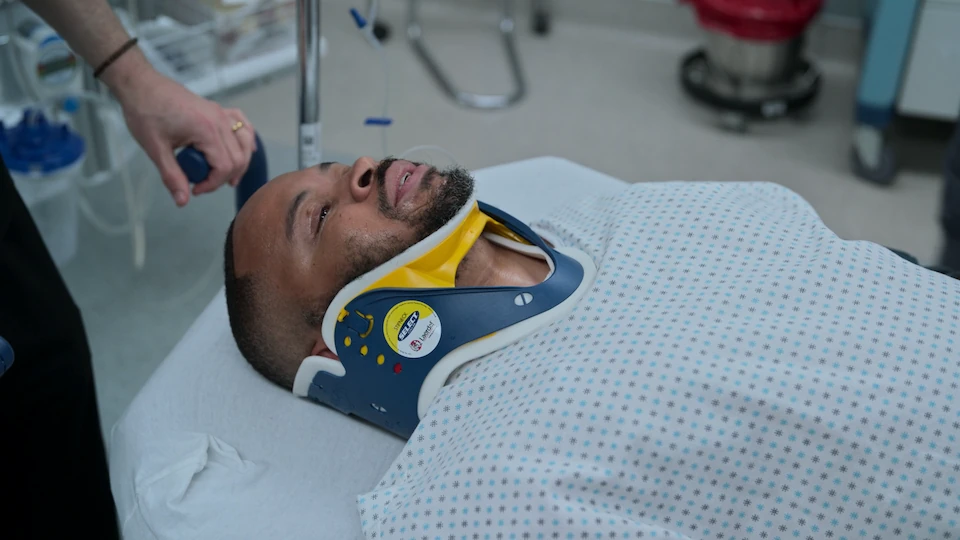
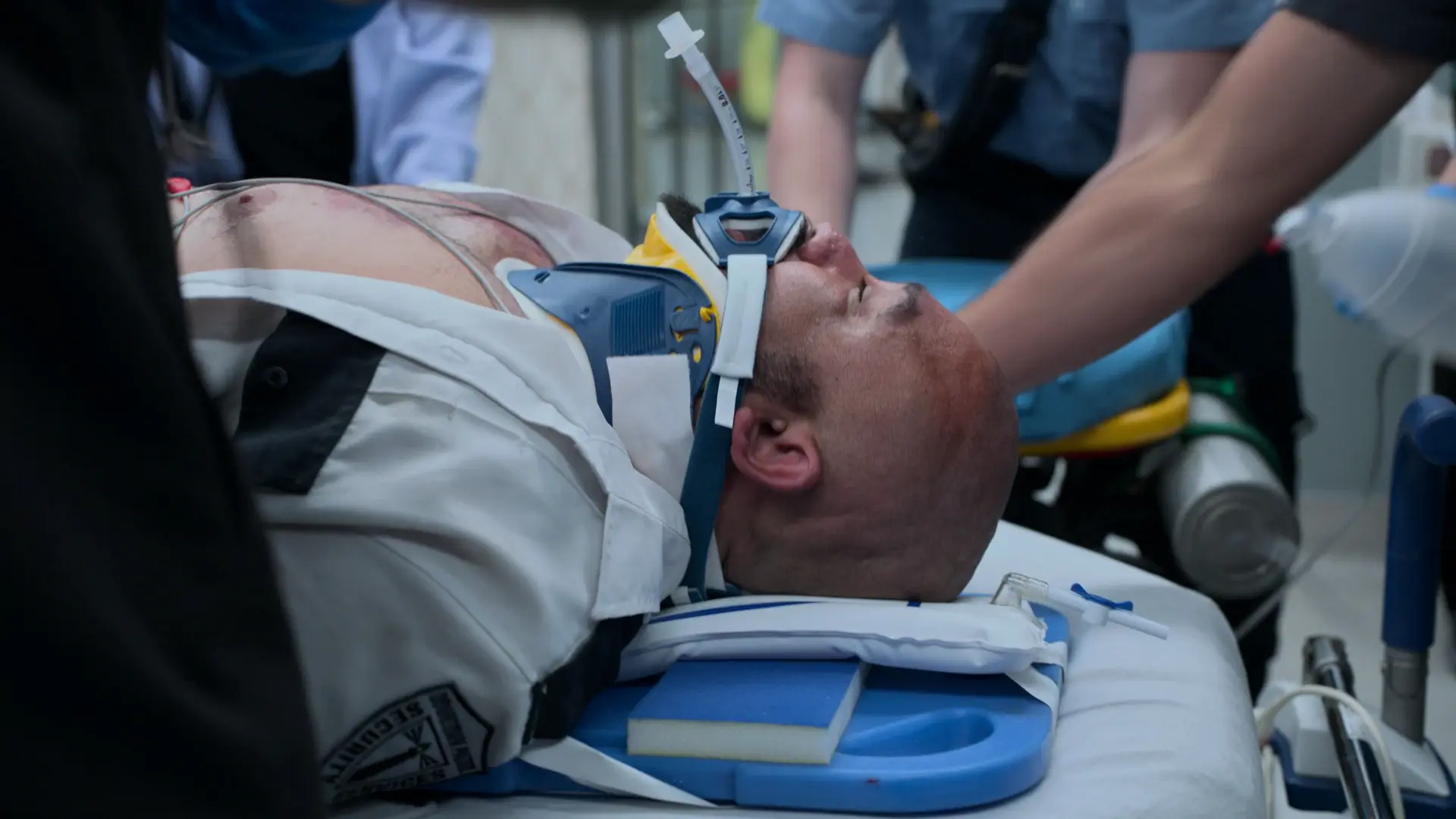
Évaluation traumatologique initiale
Arrivée du patient par les secours post-chute de 6 mètres.
+1
Évaluation traumatologique initiale
Arrivée du patient par les secours post-chute de 6 mètres.
Raisonnement clinique
Le patient présente un réflexe de Cushing classique (hypertension et bradycardie), indiquant une hypertension intracrânienne (HTIC) menaçante. La rupture du tympan avec écoulement séro-hématique suggère fortement une fracture de la base du crâne. La CAD est en voie de résolution d'après l'amélioration du trou anionique de 24 à 14, ce qui signifie que la chute est probablement due à une syncope par déshydratation/coup de chaleur, un NSTEMI ou un AVC de la fosse postérieure, plutôt qu'à un coma diabétique. La priorité est la protection des voies aériennes et un scanner cérébral sans injection en urgence.
Examens & résultats
- Évaluation primaire (ABCDE)
- Iono-sang (Trou anionique 14, Glycémie 15,7 mmol/L, K+ normal)
- Body-scanner (TDM crâne/rachis cervical/thorax/abdomen/pelvis) en urgence
Résultats:
- Murmure vésiculaire symétrique
- Bassin stable
- Hématome de la jambe droite (tibia-fibula)
- Déformation de l'avant-bras droit
- Rupture du tympan gauche avec issue de liquide séro-hématique
Interventions
- Immobilisation du rachis cervical
- Intubation (réalisée par le SMUR avant l'arrivée)
⮑ Évolution & réévaluation
Le patient reste aréactif (Glasgow 3) mais est hémodynamiquement suffisamment stable pour être transporté au scanner.
Médias cliniques

Prise en charge médicale post-scanner
Analyse du scanner nécessitant une prise en charge médicale immédiate en neuroréanimation.
+1
Prise en charge médicale post-scanner
Analyse du scanner nécessitant une prise en charge médicale immédiate en neuroréanimation.
Raisonnement clinique
Le scanner ne montre pas de saignement justifiant une chirurgie (ni sous-dural, ni extradural) mais révèle un œdème cérébral diffus avec effacement des sillons et compression des ventricules. Un traitement médical de l'HTIC est requis. Le sérum salé hypertonique (23 %) est préféré au Mannitol pour éviter l'hypovolémie/hypotension (par diurèse osmotique) chez un patient polytraumatisé. La prophylaxie anti-épileptique est un standard pour les TCC sévères.
Examens & résultats
- Examen du Body-scanner
Résultats:
- Absence d'hématome sous-dural ou extradural
- Œdème cérébral diffus avec collapsus ventriculaire
- Contusion pulmonaire gauche
- Absence d'hémorragie intra-abdominale
Interventions
- Pose d'une Voie Veineuse Centrale (VVC)
- Pose d'un cathéter artériel (KTA)
- Keppra (Lévétiracétam) 20 mg/kg IV pour la prophylaxie anti-comitiale
- Sérum salé hypertonique à 23 % (50 cc via VVC) pour réduire la PIC
- Perfusion d'entretien de Ringer Lactate (RL)
⮑ Évolution & réévaluation
Malgré le sérum salé hypertonique, le traitement médical seul est insuffisant.
Médias cliniques

Procédure neurochirurgicale au lit du patient
Échec du traitement médical à réduire suffisamment la PIC ; avis neurochirurgical.
+2
Procédure neurochirurgicale au lit du patient
Échec du traitement médical à réduire suffisamment la PIC ; avis neurochirurgical.
Raisonnement clinique
Pour optimiser la Pression de Perfusion Cérébrale (PPC = PAM - PIC), la PIC doit être physiquement drainée. La PIC cible est < 22 mmHg pour le pronostic vital, avec une PPC cible de 60-70 mmHg pour réduire la morbidité. Le patient étant trop instable, une Dérivation Ventriculaire Externe (DVE) sera posée au lit plutôt que d'attendre le bloc opératoire. La Nicardipine (Loxen) sera titrée pour maintenir une Pression Artérielle Moyenne (PAM) à 85.
Examens & résultats
- Monitorage continu de la pression artérielle invasive (KTA)
Résultats:
- PIC significativement élevée lors de la ponction ventriculaire
Interventions
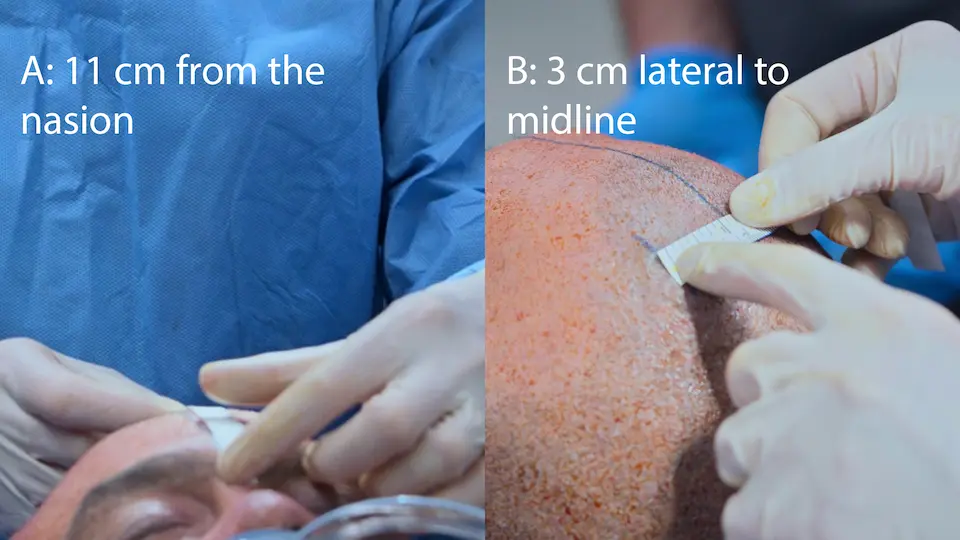
- Pose d'une Dérivation Ventriculaire Externe (DVE) au lit via le point de Kocher (11 cm en arrière du nasion, 3 cm en dehors de la ligne médiane, orientée vers le canthus interne)
- Perfusion de Nicardipine (Loxen) titrée pour une PAM de 85
⮑ Évolution & réévaluation
DVE posée avec succès. LCR drainé. La tension artérielle s'est immédiatement améliorée à 190/88, FC 67. La colonne de PIC a fait l'objet d'un zéro de référence au niveau du tragus (trou de Monro).
Médias cliniques
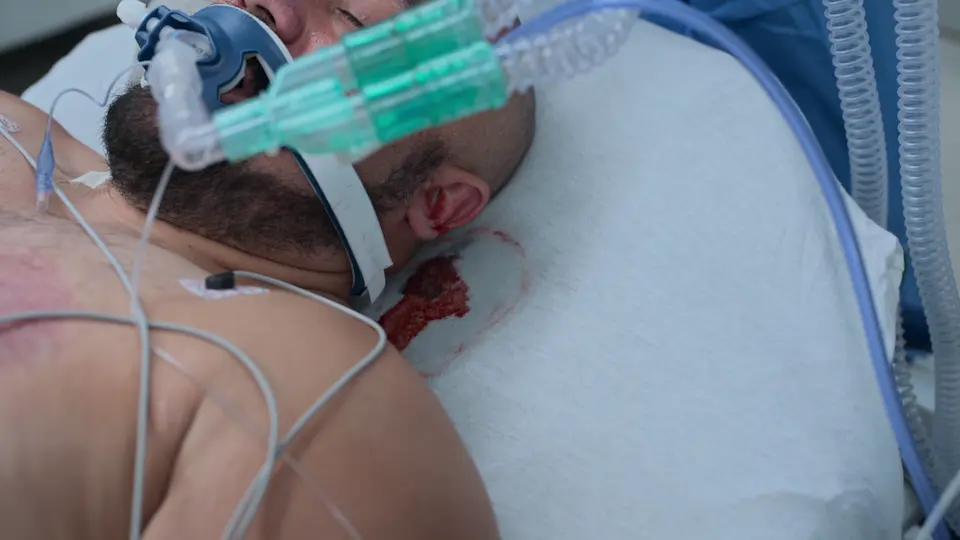
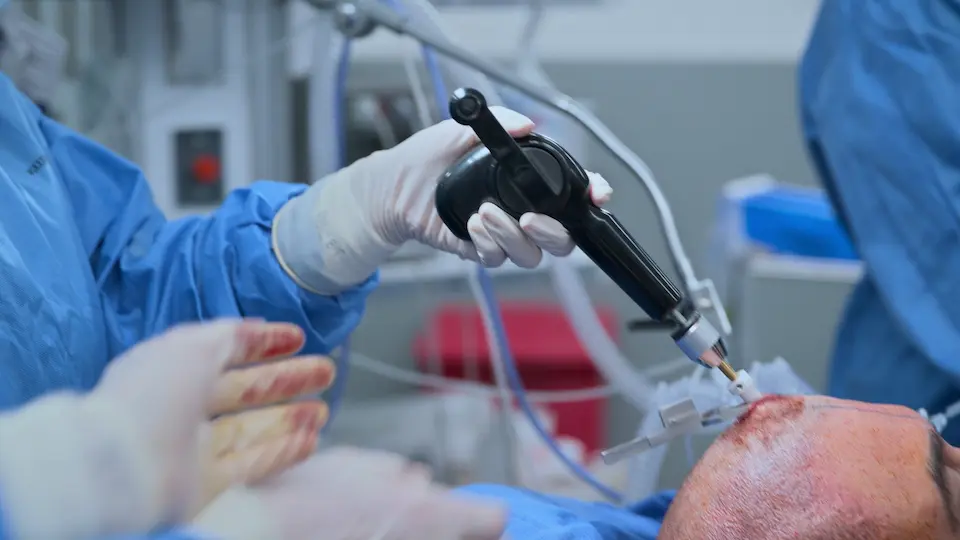
Pose de la Dérivation Ventriculaire Externe (DVE) au lit
Exécution de la DVE au lit pour soulager de toute urgence la pression intracrânienne.
+7
Pose de la Dérivation Ventriculaire Externe (DVE) au lit
Exécution de la DVE au lit pour soulager de toute urgence la pression intracrânienne.
Raisonnement clinique
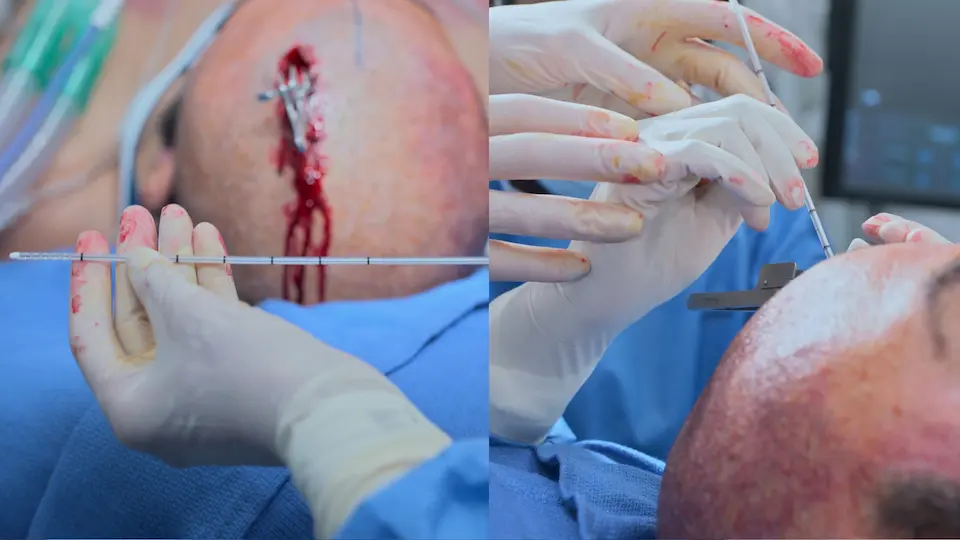
L'utilisation de repères anatomiques de surface (point de Kocher : 11 cm en arrière du nasion, 3 cm en dehors de la ligne médiane) permet un accès direct au ventricule latéral sans guidage par imagerie. Le trépan manuel comprend une butée de sécurité pour éviter de plonger. La sensation de 'ressaut' ('pop') indique le franchissement de l'épendyme, confirmant l'accès ventriculaire. La tunnellisation sous-cutanée du cathéter sur 5 cm réduit le risque d'infection rétrograde du système nerveux central.
Examens & résultats
- Zéro de la ligne artérielle avant l'incision
- Mesure des repères anatomiques (point de Kocher)
Résultats:
- Sensation de 'ressaut' en franchissant la paroi épendymaire
- Drainage de LCR réussi au retrait du mandrin
Interventions
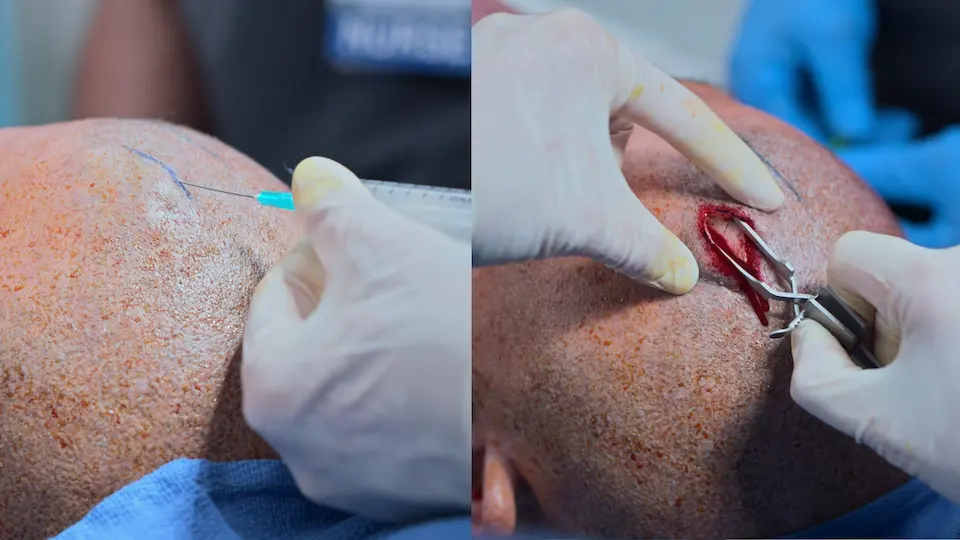
- Incision réalisée au point de Kocher
- Trépanation de la table externe du crâne à l'aide d'un trépan manuel (4 tours, puis demi-tours)
- Cathéter poussé de 5 à 6 cm à partir de la table interne dans le ventricule latéral
- Cathéter tunnellisé sur 5 cm en sous-cutané pour prévenir l'infection
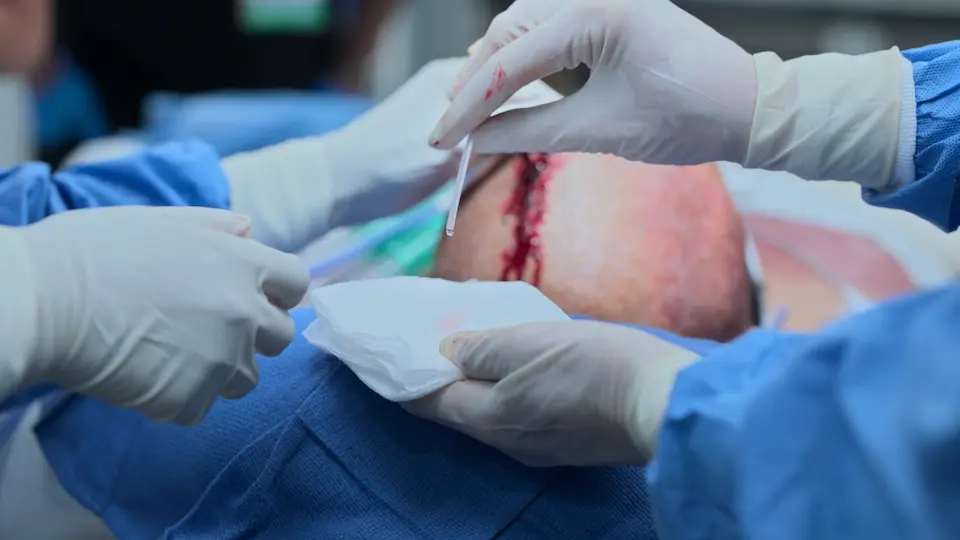
- Fermeture de la plaie par agrafes
- Zéro du capteur de DVE réalisé au niveau du tragus
⮑ Évolution & réévaluation
DVE posée avec succès, drainage immédiat du LCR. Amélioration aiguë des constantes : la PA a baissé de 204/98 à 190/88, la FC a légèrement augmenté à 67.
Médias cliniques


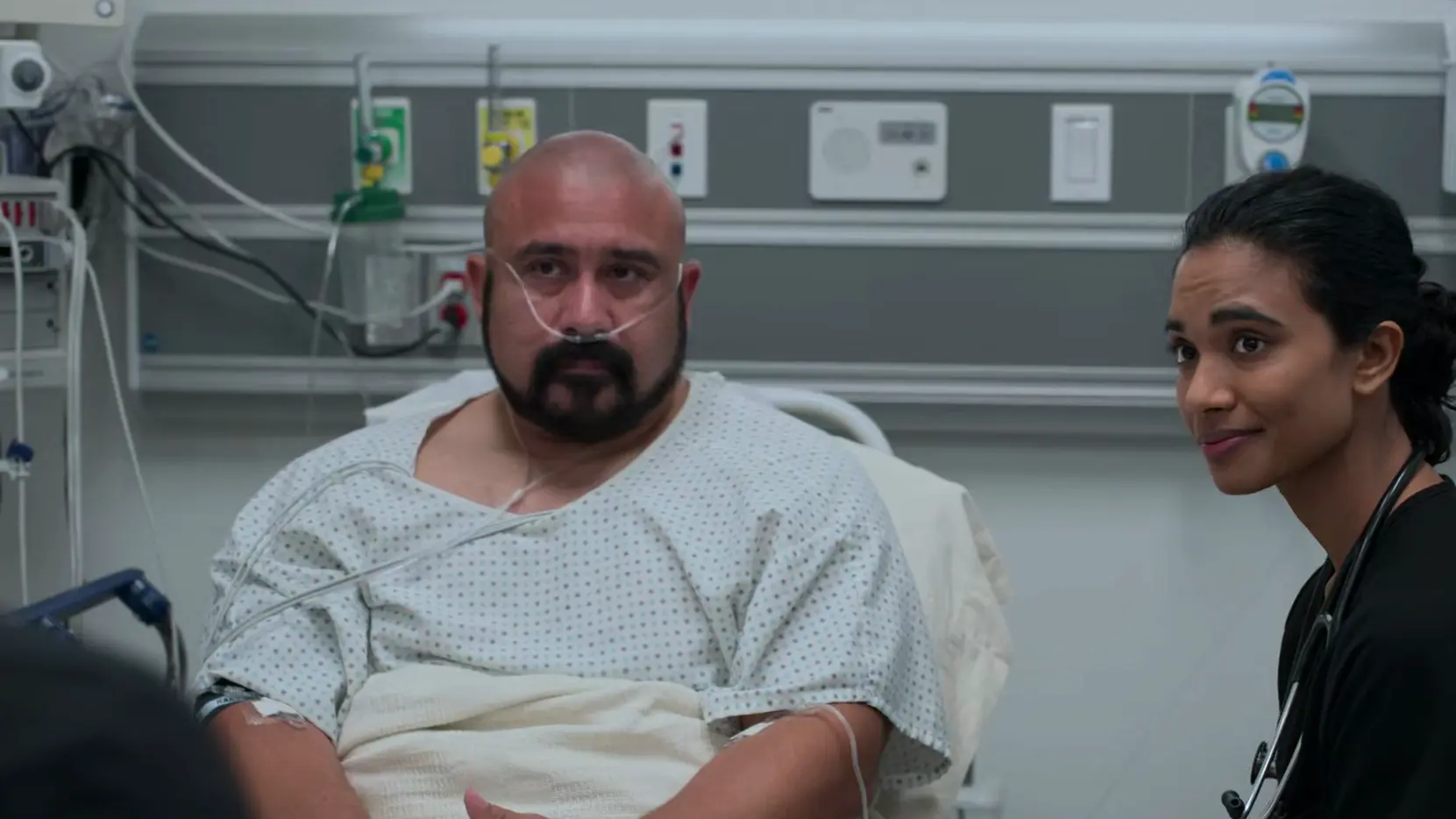
Point sur la situation & Discussion avec la famille
La femme du patient arrive aux urgences ; les médecins font un point sur le pronostic.
Point sur la situation & Discussion avec la famille
La femme du patient arrive aux urgences ; les médecins font un point sur le pronostic.
Raisonnement clinique
Le patient est stabilisé mais dans le coma. Pour un TCC sévère nécessitant une DVE et une osmothérapie, le pronostic est très réservé. Statistiquement, environ 1/3 de ces patients décèdent et 50 % font face à un handicap lourd à long terme nécessitant des soins 24h/24. L'issue pronostique finale ne sera pas totalement claire avant environ deux semaines.
Examens & résultats
- Monitorage continu de la PIC et de la PAM
Résultats:
- PAM 85, PIC 22, PPC 63 'Meilleure chance de survie'
Interventions
- Discussion pronostique / de fin de vie avec la famille
⮑ Évolution & réévaluation
Le patient reste stable sous DVE et sédation/drogues vasoactives. L'orientation prévue est un lit de réanimation neurochirurgicale dès qu'il sera disponible.
Diagnostics & orientation
Diagnostics évolutifs
- [Évaluation traumatologique initiale]Acidocétose diabétique (CAD) en voie de résolution
- [Évaluation traumatologique initiale]Fracture de la base du crâne
- [Évaluation traumatologique initiale]Fracture du tibia-fibula droit & Fracture de l'avant-bras droit
- [Prise en charge médicale post-scanner]Traumatisme crânio-cérébral (TCC) sévère avec œdème cérébral diffus
Orientation actuelle
Admis en unité de réanimation neurochirurgicale, intubé et dans le coma, avec une DVE active.
Analyse du casebook
Contexte de l'épisode
Le cas d'Orlando est un commentaire tragique sur le modèle socio-économique du système de santé américain. Il s'est d'abord présenté pour une CAD mais a fugué car il avait 100 000 $ de dettes médicales et ne pouvait pas se permettre de perdre son salaire. Cela a directement conduit à sa chute catastrophique de 6 mètres. Dans une tournure sombre et ironique, un administrateur de l'hôpital fait plus tard remarquer que s'il survit avec un handicap grave et à long terme, il sera enfin éligible à Medicaid/Medicare, ce qui couvrira ses dettes et ses soins.
Revue du médecin traitant
Précision médicale
La physiologie de la neuroréanimation abordée est très précise. La présentation du réflexe de Cushing (bradycardie + hypertension) est un signe d'examen classique annonçant un engagement cérébral imminent. La décision d'utiliser du sérum salé hypertonique à 23 % plutôt que du Mannitol est tout à fait réaliste dans les salles de déchocage modernes, car l'effet diurétique du Mannitol peut provoquer une hypotension, ce qui est mortel chez un patient polytraumatisé. La description des repères du point de Kocher (11 cm en arrière du nasion, 3 cm en latéral) pour la pose d'une DVE au lit est anatomiquement exacte.
Complications & erreurs
- Lors d'un point sur la situation à 00:33:05, l'infirmier Mateo rapporte une 'PPC à 22'. Si la pression de perfusion cérébrale (PPC) est à 22, le patient subit activement une ischémie cérébrale globale sévère (la PPC cible est de 60-70). Mateo ou la production s'est probablement trompé et voulait très certainement dire 'PIC à 22' (ce qui correspond à l'objectif énoncé précédemment de maintenir la PIC < 22).
Perles cliniques
La continuité des soins est d'une grande valeur aux urgences, en particulier lors des relèves ou pour les patients ré-admis. Comme le démontrent le Dr Robby et le Dr Mohan qui restent après leur service pour soigner Orlando, la connaissance de l'histoire immédiate du patient (CAD en résolution, fugue récente contre avis médical et facteurs de stress psychosociaux) fournit un contexte clinique crucial qui aide au diagnostic différentiel rapide et évite de répéter des bilans redondants.
Le réflexe de Cushing (hypertension, bradycardie et troubles de la ventilation) est une réponse physiologique du système nerveux à une augmentation aiguë de la pression intracrânienne et signale un engagement cérébral imminent.
Le 'signe du halo' (le LCR se séparant du sang pour former un anneau clair sur une compresse ou un drap) est traditionnellement enseigné comme un indicateur d'une fracture de la base du crâne, mais la prudence est de mise : il n'est ni très sensible ni très spécifique. Du sérum physiologique ou de l'eau du robinet mélangés à du sang peuvent produire exactement le même anneau visuel.
La pression de perfusion cérébrale (PPC) est calculée comme la Pression Artérielle Moyenne (PAM) moins la Pression Intracrânienne (PIC). Le maintien d'une PPC entre 60 et 70 mmHg est la pierre angulaire de la prise en charge des TCC sévères pour prévenir les lésions ischémiques secondaires.
PPC = PAM - PIC ; Pour prévenir les lésions ischémiques secondaires et sauver la 'pénombre' ischémique, les cliniciens doivent agressivement manipuler les deux variables : maintenir une pression de perfusion adéquate (PAM) tout en réduisant simultanément la résistance (PIC) via l'osmothérapie ou le drainage par DVE. La zone d'équilibre pour les TCC sévères est une PPC comprise entre 60 et 70 mmHg ; une baisse en dessous de 50 mmHg provoque une ischémie, tandis qu'une poussée au-dessus de 70 mmHg risque d'aggraver l'œdème cérébral ou d'induire un SDRA.
Les recommandations fondées sur les preuves (telles que celles de la Brain Trauma Foundation) imposent des seuils hémodynamiques stricts dans les TCC sévères. Une PIC constamment maintenue en dessous de 22 mmHg est un fort facteur prédictif de survie et d'évolution neurologique favorable. Simultanément, le maintien de la PPC précisément entre 60 et 70 mmHg minimise la mortalité et la morbidité. Cette fenêtre thérapeutique étroite garantit que le cerveau reçoit suffisamment de sang oxygéné pour prévenir les lésions hypoxo-ischémiques (PPC > 60) sans utiliser de vasopresseurs à des doses excessives qui peuvent causer des complications systémiques comme un SDRA ou aggraver par inadvertance l'œdème cérébral (PPC < 70).